Ländryggssmärta är ett stort hälsoproblem
Ländryggssmärta (LBP) är ett av de vanligaste och betungande problemen vad gäller patientlidande och samhällskostnader. LBP definieras ofta i termer av dess lokalisering i lumbosakrala regionen men kan också breda sig ut till den gluteala regionen och benets övre del. Dessutom definieras LBP i termer av duration, svårighetsgrad, frekvens och störningar på aktiviteter i det dagliga livet. LBP kan ökas t.ex. när patienten befinner sig i en speciell position, gör vissa rörelser eller lyfter och förflyttar föremål. De flesta episoder av LBP har ett normalt förlopp som är självläkande. Detta innebär att patientens aktivitetsnivå och grad av delaktighet gradvis ökas med tiden till den nivån de hade före episoden av LBP. I många fall kommer också smärtan att minska. Det går inte att säga med säkerhet att smärtan alltid försvinner helt men att den minskar så att den inte längre begränsar patientens aktiviteter och delaktighet i samhället. Förloppet av LBP kan anses "onormal" om patientens aktivitets- och delaktighetsbegränsningar inte minskas med tiden eller ökar inom ca 3 veckor. Ett onormalt förlopp sker i endast ca 20% av fallen. En stor majoritet kan också drabbas av återfall.
LBP är ofta klassificerad som ”specifik” eller ”icke-specifik”, baserat på om en patoanatomisk orsak kan identifieras genom objektiv klinisk bedömning som kan bekräftas av bilddiagnostik. Förekomsten av LBP som orsakas av specifik patologi av allvarlig art såsom malignitet, spinal fraktur, infektion, eller cauda equina-syndrom eller mindre allvarliga tillstånd som ankyloserande spondylit eller spondylolistes som kräver sekundär eller tertiär vård har rapporterats variera mellan <1% -4% i primärvården. Dessutom tros cirka 5% -15% av LBP fallen förklaras är nervrotsproblem som är förknippade med radikulopati eller spinal stenos. Bilddiagnostiska studier har visat att ca 50% av yngre vuxna och 90% av de äldre vuxna har degenerativa fynd och stora variationer i ländryggens morfologi hos symtomfria individer. Detta tyder på att LBP är mer ett resultat av godartade dysfunktioner och omständigheter som påverkar patientens smärtupplevelse och begränsar deras aktivitets- och delaktighetsnivå.
Evidensbaserade rekommendationer för vård av akut/sub-akut LBP behövs i Sverige
Rehabiliteringsprocessen för LBP är ofta fragmenterad med många vårdgivare som kan ge motstridiga uppgifter till individen. Våra studier har visat att endast en tredjedel av patienterna sjukskrivna för belastningsrelaterade skador får evidensbaserade rehabiliteringsinsatser i primärvården. Dessutom visade vår forskning att det fortfarande finns insatser som sjukgymnaster i primärvården anser vara relevant i klinisk praxis, trots avsaknaden av bevis eller konsensus om effekterna.
Våra preliminära data tyder på att upp till 48% av patienterna med LBP hänvisas till specialistkliniker, utan tillräckliga rehabiliteringsinsatser inom primärvården. Kliniska riktlinjer baserad på den bästa tillgängliga evidensen, professionell beprövad erfarenhet och nytta för patienterna kan möjligen hjälpa och göra vården av LBP mer kostnadseffektiv. Sådana riktlinjer saknas i Sverige, men har nyligen tagits fram av den Danska ”Sundhedsstyrelsen” och Storbritanniens ”National Institute for Clinical Excellence (NICE)”. Dessa internationella riktlinjer kan användas som underlag för evidensbaserade rekommendationer i den svenska kontexten.
Vårdprogram behövs för implementering av evidensbaserade rekommendationer i vården
Goda exempel på hur man kan använda sig av verktyg som stödjer införande av rekommendationerna från evidensbaserade kliniska riktlinjer paketerad i ett implementerbart vårdprogram finns. Till exempel vårdprogram som "bättre hantering av patienter med artros (BOA)" i Sverige och "Good Life med artros" i Danmark (GLA:D) har lyckats med ett brett genomförande för knäledsartros och höftartros och resulterat i förbättringar av smärta, fysisk funktion och minskad användning av smärtstillande för patienter i Sverige och Danmark. Ett liknande paket med verktyg som stödjer införande av rekommendationerna från evidensbaserade kliniska riktlinjer i ett implementerbart vårdprogram behövs för LBP.
Syfte och mål
Vårdprogrammet Bättre Rygg☺︎ är avsett att stödja diagnostisk- och behandlingsåtgärd processer för mer effektiv primärvård för patienter med ländryggsmärta med eller utan radikulopati. Vårdprogrammet Bättre Rygg☺︎ handlar också om hur evidensbaserade rekommendationer ska införas och tillämpas i den dagliga verksamheten.
Målgrupp
Rekommendationerna kan användas av legitimerade hälsovårdsprofessioner inom primärvården.
Avgränsningar
Rekommendationerna fokuserar enbart på patienter i 18-65 års ålder med en första gångs- eller återkommande debut (0-6 månaders duration) av godartad ländryggssmärta med eller utan radikulopati.
Fokusområdet
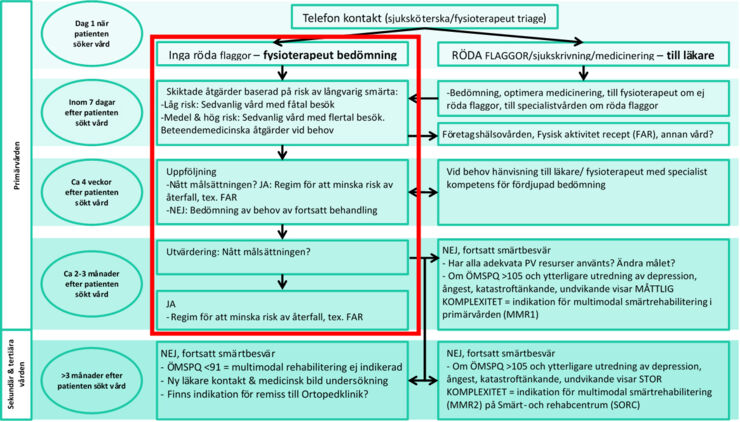
Den röda rutan visar fokusområdet för vårdprogrammet Bättre Rygg☺︎ inom primärvården.